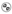Eigenschaften/WirkungenATC-Code
N02CD06
Wirkungsmechanismus
Rimegepant bindet selektiv mit hoher Affinität an den humanen Calcitonin-Gene-Related-Peptide (CGRP)-Rezeptor und antagonisiert die Funktion des CGRP-Rezeptors.
Pharmakodynamik
Der Zusammenhang zwischen der pharmakodynamischen Aktivität und dem Mechanismus bzw. den Mechanismen, durch die Rimegepant seine klinischen Wirkungen entfaltet, ist nicht bekannt.
Kardiale Elektrophysiologie
Bei einmaliger Gabe des 4-fachen der empfohlenen Dosis verlängerte Rimegepant das QT-Intervall nicht zu klinisch relevantem Ausmass.
Klinische Wirksamkeit
Akuttherapie
Die Wirksamkeit von Rimegepant für die Akuttherapie der Migräne mit und ohne Aura bei Erwachsenen wurde in drei randomisierten, doppelblinden, Placebo-kontrollierten klinischen Studien (Studien 1-3) untersucht. Die Patienten wurden angewiesen, eine Migräne mit mittelstarker bis starker Kopfschmerzintensität zu behandeln. Notfallmedikation (d.h. NSAR, Paracetamol und/oder ein Antiemetikum) war 2 h nach der initialen Behandlung erlaubt. Andere Arten von Notfallmedikation wie Triptane waren innerhalb von 48 h nach der initialen Behandlung nicht erlaubt. Etwa 14% der Patienten nahmen zu Studienbeginn präventive Migränemittel ein. Keiner der Patienten in Studie 1 nahm gleichzeitig Präventivmedikamente ein, die auf den Signalweg des Calcitonin-Gene-Related-Peptids wirken.
Die primären Wirksamkeitsanalysen wurden mit Patienten durchgeführt, die eine Migräne mit mittelstarken bis starken Schmerzen behandelten. Schmerzfreiheit war definiert als ein Rückgang der mittelstarken oder starken Kopfschmerzen bis auf keine Kopfschmerzen, und die Freiheit von dem belastendsten Symptom (MBS, most bothersome symptom) war definiert als die Abwesenheit des selbstidentifizierten MBS (d.h. Photophobie, Phonophobie oder Übelkeit). Die Patienten, die ein MBS angaben, nannten Photophobie als häufigstes Symptom (54%), gefolgt von Übelkeit (28%) und Phonophobie (15%).
In Studie 1 war der Prozentsatz von Patienten, die 2 h nach einer Einzeldosis Kopfschmerzfreiheit und MBS-Freiheit erreichten, bei den Patienten, die Rimegepant erhielten, statistisch signifikant höher als bei den Patienten, die das Placebo erhielten (Tabelle 1). Ausserdem wurden statistisch signifikante Wirkungen von Rimegepant im Vergleich zu Placebo für die zusätzlichen Wirksamkeitsendpunkte (efficacy endpoints) Schmerzlinderung nach 2 h, anhaltende Schmerzfreiheit von 2 bis 48 h, Anwendung von Notfallarzneimitteln innerhalb von 24 h und Fähigkeit, 2 h nach der Einnahme normal zu funktionieren, nachgewiesen. Schmerzlinderung war definiert als ein Rückgang der Migräneschmerzen von mittelstarken oder starken Schmerzen auf leichte oder gar keine Schmerzen. Die zulassungsrelevanten doppelblinden, Placebo-kontrollierten Studien 2 und 3 zur Untersuchung von einzelnen Migräneattacken wurden an Migränepatienten durchgeführt, die eine bioäquivalente Darreichungsform von 75 mg Rimegepant erhielten.
Tabelle 1: Migräne-Wirksamkeitsendpunkte in Studien zur Akuttherapie.
|
|
Studie 1
|
Studie 2
|
Studie 3
| |
|
Rimegepant 75 mg
|
Placebo
|
Rimegepant 75 mg
|
Placebo
|
Rimegepant 75 mg
|
Placebo
| |
Kopfschmerzfreiheit nach 2 h
|
|
|
|
|
|
| |
n/N*
|
142/669
|
74/682
|
105/537
|
64/535
|
104/543
|
77/541
| |
% Responder
|
21.2
|
10.9
|
19.6
|
12.0
|
19.2
|
14.2
| |
Unterschied im Vergleich zu Placebo (%)
|
10.3
|
|
7.6
|
|
4.9
|
| |
p-Wert
|
|
<0.0001a
|
|
0.0006a
|
|
0.0298a
| |
MBS-Freiheit nach 2 h
|
|
|
|
|
|
| |
n/N*
|
235/669
|
183/682
|
202/537
|
135/535
|
199/543
|
150/541
| |
% Responder
|
35.1
|
26.8
|
37.6
|
25.2
|
36.6
|
27.7
| |
Unterschied im Vergleich zu Placebo (%)
|
8.3
|
|
12.4
|
|
8.9
|
| |
p-Wert
|
|
0.0009a
|
|
<0.0001a
|
|
0.0016a
| |
Schmerzlinderung nach 2 h
|
|
|
|
|
|
| |
n/N*
|
397/669
|
295/682
|
312/537
|
229/535
|
304/543
|
247/541
| |
% Responder
|
59.3
|
43.3
|
58.1
|
42.8
|
56.0
|
45.7
| |
Unterschied im Vergleich zu Placebo (%)
|
16.1
|
|
15.3
|
|
10.3
|
| |
p-Wert
|
|
<0.0001a
|
|
<0.0001a
|
|
0.0006a
| |
Anhaltende Kopfschmerzfreiheit über 2 bis 48 h
|
|
|
|
|
|
| |
n/N*
|
90/669
|
37/682
|
53/537
|
32/535
|
63/543
|
39/541
| |
% Responder
|
13.5
|
5.4
|
9.9
|
6.0
|
11.6
|
7.2
| |
Unterschied im Vergleich zu Placebo (%)
|
8.0
|
|
3.9
|
|
4.4
|
| |
p-Wert
|
|
<0.0001a
|
|
NS
|
|
NS
|
*n=Anzahl Responder/N=Anzahl Patienten in der betreffenden Behandlungsgruppe
a Signifikanter p-Wert im hierarchischen Test
MBS: belastendstes Symptom
NS: nicht signifikant im hierarchischen Test
Abbildung 1 zeigt den Prozentsatz von Patienten in Studie 1, die innerhalb von 2 h nach der Behandlung Freiheit von Migräneschmerz erreichten.
Abbildung 1: Prozentsatz von Patienten in Studie 1, die innerhalb von 2 h Kopfschmerzfreiheit erreichten.
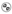
Abbildung 2 zeigt den Prozentsatz von Patienten in Studie 1, die innerhalb von 2 h MBS-Freiheit erreichten.
Abbildung 2: Prozentsatz von Patienten in Studie 1, die innerhalb von 2 h MBS-Freiheit erreichten.
In allen 3 Studien war die Inzidenz von Photophobie und Phonophobie 2 h nach der Einnahme von Rimegepant 75 mg im Vergleich zu Placebo reduziert.
Prävention
Die Wirksamkeit von Rimegepant als präventive Migränebehandlung wurde in einer randomisierten, doppelblinden, Placebo-kontrollierten Studie (Studie 4) untersucht.
Studie 4 schloss männliche und weibliche Erwachsene mit einer mindestens einjährigen Migräneanamnese (mit oder ohne Aura) ein. Die Patienten hatten eine Vorgeschichte mit 4 bis 18 Migräneattacken mit mittelstarker bis starker Schmerzintensität pro 4-Wochen-Zeitraum in den 12 Wochen vor dem Screening-Besuch. Die Patienten hatten während des 28-tägigen Beobachtungszeitraums vor der Randomisierung zur Studie durchschnittlich 10.9 Kopfschmerztage, darunter im Durchschnitt 10.2 Migränetage. In der Studie wurden die Patienten zu einer Behandlung mit Rimegepant 75 mg (N=373) oder Placebo (N=374) für bis zu 12 Wochen randomisiert. Die Patienten wurden angewiesen, die ihnen zugeteilte Behandlung während des 12-wöchigen Behandlungszeitraums einmal jeden zweiten Tag (EOD, every other day) einzunehmen. Die Patienten durften bei Bedarf andere Akuttherapien der Migräne (z.B. Triptane, NSAR, Paracetamol, Antiemetika) einnehmen. Zu Studienbeginn nahmen etwa 22% der Patienten präventive Medikation gegen Migräne ein. Die Patienten hatten die Möglichkeit, für weitere 12 Monate an einer open-label Verlängerungsstudie teilzunehmen.
Der primäre Wirksamkeitsendpunkt von Studie 4 war die Veränderung der durchschnittlichen Anzahl von Migränetagen pro Monat (MMDs, monthly migraine days) in Woche 9 bis 12 der doppelblinden Behandlungsphase. Sekundäre Endpunkte beinhalteten das Erreichen einer Reduktion der monatlichen Migränetage mit mittelstarken bis starken Kopfschmerzen um ≥50% gegenüber dem Ausgangswert.
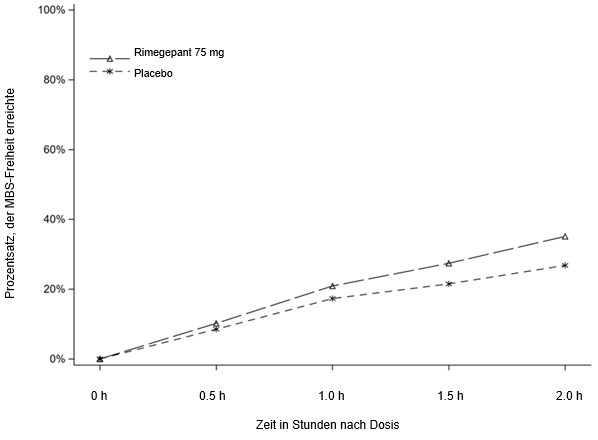
Rimegepant 75 mg jeden zweiten Tag zeigte statistisch signifikante Verbesserungen bei den entscheidenden Wirksamkeitsendpunkten im Vergleich zu Placebo, wie in Tabelle 2 zusammengefasst und in Abbildung 3 graphisch dargestellt.
Tabelle 2: Entscheidende Wirksamkeitsendpunkte in Studie 4.
|
|
Rimegepant 75 mg
EOD
|
Placebo
EOD
| |
Monatliche Migränetage (MMD) in Woche 9 bis 12
|
N=348
|
N=347
| |
Veränderung gegenüber dem Ausgangswert
|
-4.3
|
-3.5
| |
Veränderung im Vergleich zu Placebo
|
-0.8
|
| |
p-Wert
|
0.010a
|
| |
≥50% Reduktion der mittelschweren oder schweren MMDs in Woche 9 bis 12
|
N=348
|
N=347
| |
% Responder
|
49.1
|
41.5
| |
Unterschied im Vergleich zu Placebo
|
7.6
|
| |
p-Wert
|
0.044a
|
| |
a
Signifikanter p-Wert bei hierarchischen Tests
|
Abbildung 3: Veränderung der monatlichen Migränetage gegenüber dem Ausgangswert in Studie 4.
Langzeitdaten
Die an Studie 4 teilnehmenden Patienten hatten die Möglichkeit, für weitere 12 Monate an einer open-label Verlängerungsstudie teilzunehmen. In der open-label Verlängerungsstudie, in der Patienten Rimegepant 75 mg jeden zweiten Tag erhielten sowie je nach Bedarf an nicht geplanten Behandlungstagen, wurde die Wirksamkeit für bis zu 1 Jahr aufrechterhalten. Ein Teil der Teilnehmer, bestehend aus 203 Patienten, die Rimegepant zugewiesen waren, beendete den insgesamt 16-monatigen Behandlungszeitraum. Bei diesen Patienten betrug die durchschnittliche Gesamtabnahme der Anzahl der MMDs gegenüber dem Ausgangswert über den 16-monatigen Behandlungszeitraum durchschnittlich 6.2 Tage.
|