Eigenschaften/WirkungenATC-Code
J05AX18
Wirkungsmechanismus
Prevymis (Letermovir) ist ein antivirales Arzneimittel gegen CMV.
Letermovir hemmt den Terminase-Komplex der CMV-DNA, der für die virale Replikation erforderlich ist. Biochemische Charakterisierung und Elektronenmikroskopie haben gezeigt, dass Letermovir die Bildung von Genomen mit geeigneter Einheitslänge beeinflusst und die Virion-Reifung beeinträchtigt.
Pharmakodynamik
Antivirale Aktivität
Der mittlere EC50-Wert von Letermovir gegen eine Reihe von klinischen CMV-Isolaten in einem Zellkultur-Infektionsmodell betrug 2,1 nM (Spanne 0,7 nM bis 6,1 nM n=74).
Virale Resistenz
In Zellkulturen
Die CMV-Gene UL51, UL56 und UL89 kodieren Untereinheiten der CMV-DNA-Terminase. CMV-Mutanten mit reduzierter Empfindlichkeit gegenüber Letermovir sind in Zellkultur selektiert worden, und die Mutationen korrespondieren mit pUL51 (P91S, A95V), pUL56 (C25F, S229F, V231A, V231L, N232Y, V236A, V236L, V236M, E237D, L241P, T244K, T244R, L254F, L257F, L257I, K258E, F261C, F261L, F261S, Y321C, C325F, C325R, C325W, C325Y, L328V, M329T, A365S, N368D, R369G, R369M, R369S) und pUL89 (N320H, D344E). Die EC50-Werte für die rekombinanten CMV-Mutanten, die diese Substitutionen exprimieren, sind um das 1,6- bis 9'300-Fache höher als beim Wildtyp-Referenzvirus.
In klinischen Studien
In einer Phase-2b-Studie zur Beurteilung von Letermovir-Dosen von 60, 120 oder 240 mg/Tag oder Placebo über einen Zeitraum von bis zu 84 Tagen bei 131 HSZT-Empfängern wurde eine DNA-Sequenzanalyse einer ausgewählten UL56-Region (Aminosäuren 231 bis 369) an Proben von 12 mit Letermovir behandelten Studienteilnehmern durchgeführt, bei denen es zu Prophylaxeversagen kam und von denen Proben zur Analyse verfügbar waren. Bei einem Studienteilnehmer (der 60 mg/Tag erhielt) lag eine Letermovir-resistente Genotyp-Variante (GV) (V236M) vor.
In einer Phase-3-Studie (P001) wurde eine DNA-Sequenzanalyse der gesamten codierenden Regionen von UL56 und UL89 an Proben von 40 mit Letermovir behandelten Patienten der FAS-Population durchgeführt, bei denen es zu Prophylaxeversagen kam und von denen Proben zur Analyse verfügbar waren. Bei zwei Patienten wurden insgesamt 2 Letermovir-Resistenz assoziierte Substitutionen festgestellt, die beide mit pUL56 korrespondieren. Ein Patient hatte die Substitution V236M, der andere E237G. Ein weiterer Patient, der nachweisbare CMV-DNA zu Studienbeginn hatte (und daher nicht in der FAS-Population enthalten war) hatte pUL56 Substitutionen, C325W und R369T, die nach dem Absetzen von Letermovir nachgewiesen wurden.
In einer Phase-3-Studie (P040) wurde eine DNA-Sequenzanalyse der gesamten codierenden Regionen von UL51, UL56 und UL89 an Proben von 32 Probanden (unabhängig von der Behandlungsgruppe) durchgeführt, bei denen die Prophylaxe versagte, oder die aufgrund einer CMV-Virämie vorzeitig abbrachen. Es wurden keine mit Letermovir-Resistenz assoziierten Substitutionen oberhalb der validierten Assay-Grenze von 5% nachgewiesen.
In einer Phase-3-Studie (P002) wurde eine DNA-Sequenzanalyse der gesamten codierenden Regionen von UL51, UL56 und UL89 an Proben von 52 mit Letermovir behandelten Probanden durchgeführt, bei denen eine CMV-Erkrankung auftrat oder die aufgrund einer CMV-Virämie vorzeitig abbrachen. Es wurden keine Letermovir-Resistenz assoziierten Substitutionen oberhalb der validierten Assay-Grenze von 5% nachgewiesen.
Kreuzresistenz
Eine Kreuzresistenz mit Arzneimitteln ausserhalb dieser Klasse ist nicht wahrscheinlich. Letermovir ist voll wirksam gegen Viruspopulationen mit Substitutionen, die Resistenz gegen CMV-DNA-Polymerase-Hemmer (Ganciclovir, Cidofovir und Foscarnet) verleihen. Eine Gruppe von rekombinanten CMV-Stämmen mit Substitutionen, die eine Resistenz gegen Letermovir verleihen, sprach vollständig auf Cidofovir, Foscarnet und Ganciclovir an – mit Ausnahme eines rekombinanten Stammes mit der pUL56 E237G-Substitution, die eine 2,1-fache Reduktion der Ganciclovir-Empfindlichkeit gegenüber dem Wildtyp bewirkt.
Pharmakogenomik
Die Auswirkung genetischer Varianten im OATP1B1-Gen SLCO1B1 (rs4149056, rs2306283, rs4149032) und UGT1A1 (rs4148323 und Promoter-TA-Repeat-Varianten) auf die Pharmakokinetik von Letermovir wurde bei 299 Studienteilnehmern beurteilt. Klinisch relevante Auswirkungen dieser Varianten auf die Letermovir-Expositionen lagen nicht vor.
Kardiale Elektrophysiologie
Die Auswirkung von Letermovir-Dosen bis zu 960 mg i.v. auf das QTc-Intervall wurde in einer randomisierten, sowohl Placebo- als auch aktiv (Moxifloxacin 400 mg oral) kontrollierten, vierphasigen Einzeldosis-Crossover-Studie zur QT-Zeit an 38 gesunden Probanden untersucht. Letermovir verlängert das QTc-Intervall nicht in klinisch relevantem Umfang nach der i.v.-Dosis von 960 mg mit Plasmakonzentrationen, die etwa doppelt so hoch sind wie bei der i.v.-Dosis von 480 mg.
Klinische Wirksamkeit
Erwachsene CMV-seropositive Empfänger [R+] eines allogenen hämatopoetischen Stammzelltransplantats
Prophylaxe bis Woche 14 (~100 Tage) nach HSZT
Zur Beurteilung der Letermovir-Prophylaxe als Präventionsstrategie gegen eine CMV-Infektion oder -Erkrankung wurde die Wirksamkeit von Letermovir in einer multizentrischen, doppelblinden, placebokontrollierten Phase-3-Studie (P001) mit erwachsenen CMV-seropositiven Empfängern [R+] eines allogenen HSZT untersucht. Die Patienten erhielten per Randomisierung (2:1) entweder Letermovir oder Placebo. Die Randomisierung war nach Studienzentrum und Risiko einer CMV-Reaktivierung (hoch gegenüber niedrig) bei Eintritt in die Studie stratifiziert. Die Letermovir-Therapie wurde nach HSZT (Tag 0-28 nach HSZT) eingeleitet und bis Woche 14 nach HSZT fortgesetzt. Letermovir wurde entweder oral oder i.v. verabreicht. Bis Woche 24 nach HSZT wurden die Patienten im Hinblick auf den primären Wirksamkeitsendpunkt überwacht; bis Woche 48 nach HSZT wurde eine kontinuierliche Nachbeobachtung durchgeführt.
Von den 565 behandelten Patienten erhielten 373 Letermovir (einschliesslich 99 Patienten, die mindestens eine i.v.-Dosis erhielten) und 192 Placebo (einschliesslich 48 Patienten, die mindestens eine i.v.-Dosis erhielten). Die mediane Zeit bis zum Beginn der Letermovir-Behandlung betrug 9 Tage nach der Transplantation. Bei 37% der Patienten war das Einwachsen der Stammzellen (Engraftment) zu Studienbeginn erfolgt. Das mediane Alter betrug 54 Jahre (Spanne 18 bis 78 Jahre). Zu Studienbeginn erhielten 50% der Patienten eine myeloablative Therapie, 52% bekamen Ciclosporin und 42% Tacrolimus. Die häufigsten primären Gründe für die Transplantation waren akute myeloische Leukämie (38%), myeloblastisches Syndrom (15%) und Lymphom (13%). Zwölf Prozent (12%) der Patienten waren zu Studienbeginn positiv auf CMV-DNA getestet.
Zu Studienbeginn bestand bei 31% der Patienten ein hohes Risiko einer Reaktivierung, definiert durch mindestens eines der folgenden Kriterien: Humanes-Leukozytenantigen-(HLA-)verwandter Spender (Bruder oder Schwester) mit mindestens einem Mismatch an einem der folgenden drei HLA-Genloci: HLA-A, -B oder -DR, haploidentischer Spender; nicht verwandter Spender mit mindestens einem Mismatch an einem der folgenden vier HLA-Genloci: HLA-A, -B, -C und -DRB1; Verwendung von Nabelschnurblut als Stammzellquelle; Verwendung von Ex-vivo-T-Zellerschöpften Transplantaten; Graft-versus-Host-Krankheit (GVHD) Grad 2 oder höher, die systemische Kortikosteroide erforderlich machte.
Klinisch signifikante CMV-Infektion
Der primäre Wirksamkeitsendpunkt von P001 war das Auftreten einer klinisch signifikanten CMV-Infektion bis Woche 24 nach HSZT. Als klinisch signifikante CMV-Infektion wurde entweder das Auftreten einer CMV-Endorgan-Erkrankung oder die Einleitung einer präemptiven Therapie (PET) aufgrund einer dokumentierten CMV-Virämie (unter Verwendung des Roche COBAS AmpliPrep/COBAS TaqMan Assay) definiert.
Letermovir zeigte in der Analyse des primären Endpunkts eine überlegene Wirksamkeit gegenüber Placebo, wie in Tabelle 4 dargestellt. Der geschätzte Behandlungsunterschied von -23,5% war statistisch signifikant (einseitiger p-Wert <0,0001).
Tabelle 4: P001: Wirksamkeitsergebnisse bei HSZT-Empfängern (NC=F-Ansatz, FAS-Population)
|
Parameter
|
Letermovir
(N=325)
n (%)
|
Placebo
(N=170)
n (%)
| |
Primärer Endpunkt
(Anteil der Patienten mit Prophylaxeversagen)
|
122 (37,5)
|
103 (60,6)
| |
Gründe für Versagen†
|
|
| |
Klinisch signifikante CMV-Infektion bis Woche 24‡
|
57 (17,5)
|
71 (41,8)
| |
Einleitung einer PET basierend auf dokumentierter CMV-Virämie
|
52 (16,0)
|
68 (40,0)
| |
CMV-Endorganerkrankung
|
5 (1,5)
|
3 (1,8)
| |
Vor Woche 24 aus Studie ausgeschieden
|
56 (17,2)
|
27 (15,9)
| |
Fehlendes Outcome in Besuchsfenster Woche 24
|
9 (2,8)
|
5 (2,9)
| |
Stratum-adjustierter Behandlungsunterschied (Letermovir-Placebo)§
|
|
| |
Unterschied (95%-KI)
|
-23,5 (-32,5; -14,6)
| |
p-Wert
|
<0,0001
| |
†
Die Kategorien für das Versagen schliessen sich gegenseitig aus und beruhen auf der Hierarchie der Kategorien in der aufgeführten Reihenfolge.
‡ Eine klinisch signifikante CMV-Infektion wurde definiert als CMV-Endorganerkrankung oder Einleitung einer PET auf Basis einer dokumentierten CMV-Virämie und des klinischen Zustands des Patienten.
§ 95%-KIs und p-Wert für die Behandlungsunterschiede im prozentualen Ansprechen wurden unter Verwendung der Stratum-adjustierten Mantel-Haenszel-Methode berechnet, wobei der Unterschied nach dem harmonischen Mittelwert der Stichprobengrösse je Arm für jede Schicht (hohes oder niedriges Risiko) gewichtet wurde. Zur Erklärung der statistischen Signifikanz wurde ein einseitiger p-Wert von ≤0,0249 verwendet.
Hinweis: FAS= komplettes Analyse-Set; FAS umfasst die randomisierten Patienten, die mindestens eine Dosis des Studienmedikaments erhalten haben; ausgeschlossen sind Patienten mit nachweisbarer CMV-DNA zu Studienbeginn. Ansatz zum Umgang mit fehlenden Werten: Ansatz Abbruch=Versagen (Non-Completer=Failure - NC=F). Bei dem NC=F-Ansatz wurde Versagen definiert als alle Patienten, die eine klinisch signifikante CMV-Infektion entwickelten oder vorzeitig aus der Studie ausschieden oder bei denen bis zum Besuchsfenster in Woche 24 nach HSZT kein Outcome vorlag.
N = Anzahl der Patienten in jeder Behandlungsgruppe.
n (%) = Anzahl (Prozent) der Patienten in jeder Unterkategorie.
|
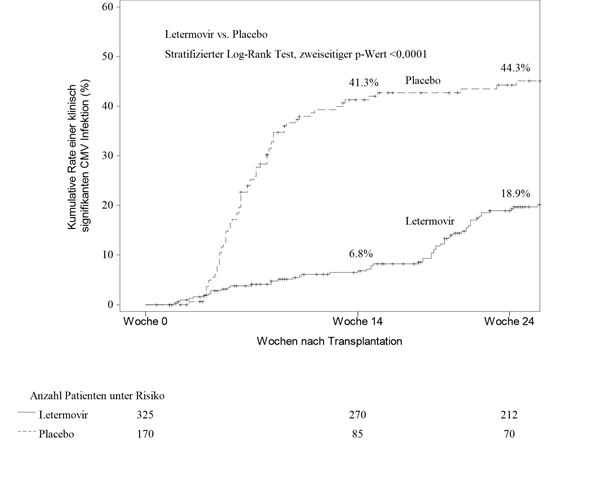
In Woche 24 nach HSZT betrug die Kaplan-Meier-(KM)-Ereignisrate für klinisch signifikante CMV-Infektion 18,9% in der Letermovir-Gruppe im Vergleich zu 44,3% in der Placebo-Gruppe (nomineller zweiseitiger stratifizierter Log-Rank-p-Wert <0,0001) (siehe Abb. 1). Die folgenden Faktoren standen bei den mit Letermovir behandelten Patienten mit einer klinisch signifikanten CMV-Infektion zwischen Woche 14 und Woche 24 nach HSZT in Zusammenhang:
·hohes Risiko einer CMV-Reaktivierung zu Studienbeginn,
·bestehende GVHD, und
·Anwendung eines Steroids zu irgendeinem Zeitpunkt nach der Randomisierung.
Abb. 1: P001: Kaplan-Meier-Plot der Zeit bis zum Beginn einer klinisch signifikanten CMV-Infektion bis Woche 24 nach der Transplantation bei HSZT-Empfängern (FAS-Population)
Im Hinblick auf die Wirksamkeit war Letermovir in allen Untergruppen, einschliesslich der folgenden, deutlich vorteilhafter:
·geringes oder hohes Risiko einer CMV-Reaktivierung,
·Konditionierungstherapien, und
·Begleittherapien mit Immunsuppressiva.
Mortalität
Die KM-Ereignisrate für die Gesamtmortalität in der Letermovir- gegenüber der Placebo-Gruppe betrug 12,1% gegenüber 17,2% in Woche 24 nach HSZT (nomineller zweiseitiger stratifizierter Log-Rank-p-Wert = 0,0401) bzw. 23,8% gegenüber 27,6% in Woche 48 nach HSZT (nomineller zweiseitiger stratifizierter Log-Rank-p-Wert = 0,2117). Die K-M-Ereignisrate für die Gesamtmortalität nach Geschlecht (Männer vs. Frauen) in der Woche 24 nach HSZT betrug 16,4% und 6,6% in der Letermovir-Gruppe und lag bei 14,2% und 25,4% in der Placebo-Gruppe; diese nach Geschlecht aufgeschlüsselten Ereignisraten sind mit Vorsicht zu interpretieren, da die Randomisierung nicht nach Geschlecht stratifiziert wurde, was bei Baseline zu Ungleichgewichten beim geschlechtsspezifischen Mortalitätsrisiko zwischen den Behandlungsgruppen führte.
Prophylaxe von Woche 14 (~100 Tage) bis Woche 28 (~200 Tage) nach HSZT
Die Wirksamkeit der Verlängerung der Letermovir-Prophylaxe von Woche 14 (~100 Tage) bis Woche 28 (~200 Tage) nach HSZT bei Patienten mit einem Risiko einer späten CMV-Infektion und -Erkrankung wurde in einer multizentrischen, doppelblinden, placebokontrollierten Phase-3-Studie (P040) bei erwachsenen CMV-seropositiven Empfängern [R+] einer allogenen HSZT bewertet. Geeignete Probanden, die die Letermovir-Prophylaxe bis etwa 100 Tage nach HSZT abgeschlossen hatten, wurden randomisiert (2:1) und erhielten Letermovir oder Placebo von Woche 14 bis Woche 28 nach HSZT. Die Probanden erhielten eine Tagesdosis von 480 mg Letermovir, die bei gleichzeitiger Verabreichung mit Ciclosporin auf 240 mg angepasst wurde. Das Studienmedikament wurde entweder oral oder i.v. verabreicht. Ein Proband erhielt Letermovir i.v. für 2 Tage. Die Probanden wurden bis Woche 28 nach HSZT auf den primären Wirksamkeitsendpunkt mit fortgesetzter Nachbeobachtung ausserhalb der Behandlung bis Woche 48 nach HSZT überwacht.
Von den 218 behandelten Probanden erhielten 144 Probanden Letermovir und 74 Placebo. Das Durchschnittsalter betrug 55 Jahre (Bereich: 20 bis 74 Jahre). Die häufigsten Gründe für eine Transplantation waren akute myeloische Leukämie (42%), akute lymphatische Leukämie (15%) und myelodysplastisches Syndrom (11%).
Bei Studieneintritt hatten alle Probanden Risikofaktoren für eine späte CMV-Infektion und -Erkrankung, wobei 64% zwei oder mehr Risikofaktoren aufwiesen. Zu den Risikofaktoren gehörten: HLA-verwandter (Geschwister-)Spender mit mindestens einem Mismatch an einem der folgenden drei HLA-Genloci: HLA-A, -B oder -DR; haploidentischer Spender; nicht verwandter Spender mit mindestens einem Mismatch an einem der folgenden vier HLA-Genloci: HLA-A, -B, -C und -DRB1; Verwendung von Nabelschnurblut als Stammzellenquelle; Verwendung von ex-vivo T-Zell-depletierten Transplantaten; Erhalt von Anti-Thymozyten-Globulin; Erhalt von Alemtuzumab; Anwendung von systemischem Prednison (oder Äquivalent) in einer Dosis von ≥1 mg/kg Körpergewicht pro Tag.
Klinisch signifikante CMV-Infektion
Der primäre Wirksamkeitsendpunkt von P040 war das Auftreten einer klinisch signifikanten CMV-Infektion bis Woche 28 nach HSZT. Als klinisch signifikante CMV-Infektion wurde entweder das Auftreten einer CMV-Endorganerkrankung oder die Einleitung einer PET aufgrund einer dokumentierten CMV-Virämie und des klinischen Zustands des Patienten definiert. Es wurde der Observed Failure (OF)-Ansatz verwendet, bei dem Probanden, die die Studie aus irgendeinem Grund ohne Virämie vorzeitig abbrachen oder zu denen zu diesem Zeitpunkt Daten fehlten, nicht als Versagen galten.
Die Anzahl der Probanden, die aus der Studie vor Woche 28 ohne Virämie ausschieden, betrug 14 (9,7%) in der Prevymis-Gruppe und 0 in der Placebo-Gruppe. Die Anzahl der Probanden, bei denen in dem Besuchsfenster der Woche 28 kein Outcome vorlag, betrug 3 (2,1%) in der Prevymis-Gruppe und 4 (5,4%) in der Placebo-Gruppe, keiner hatte zuvor eine Virämie.
Die Wirksamkeitsergebnisse der Studie P040 sind in Tabelle 5 aufgeführt. Die Wirksamkeit favorisierte Letermovir gegenüber Placebo in allen Untergruppen basierend auf Patientenmerkmalen (Alter, Geschlecht, ethnische Zugehörigkeit) und Risikofaktoren für späte CMV-Infektion und -Erkrankung bei Verwendung des OF-Ansatzes.
Tabelle 5: P040-Wirksamkeitsergebnisse bei HSZT-Empfängern mit einem Risiko für eine späte CMV-Infektion und -Erkrankung (OF-Ansatz, FAS-Population)
|
Parameter
|
Letermovir
(~200 Tage Letermovir)
(N=144)
n (%)
|
Placebo
(~100 Tage Letermovir)
(N=74)
n (%)
| |
Versagen†
|
4 (2,8)
|
14 (18,9)
| |
Klinisch signifikante CMV-Infektion bis Woche 28‡
|
2 (1,4)
|
13 (17,6)
| |
Einleitung einer PET basierend auf dokumentierter CMV-Virämie
|
1 (0,7)
|
11 (14,9)
| |
CMV-Endorganerkrankung
|
1 (0,7)
|
2 (2,7)
| |
Vor Woche 28 mit CMV-Virämie aus Studie ausgeschieden
|
2 (1,4)
|
1 (1,4)
| |
Stratum-adjustierter Behandlungsunterschied (Letermovir (~200 Tage Letermovir)-Placebo (~100 Tage Letermovir)) §
|
|
| |
Differenz (95%-KI)
|
-16,1 (-25,8; -6,5)
| |
p-Wert
|
0,0005
| |
†
Die Kategorien für das Versagen schliessen sich gegenseitig aus und beruhen auf der Hierarchie der Kategorien in der aufgeführten Reihenfolge.
‡ Eine klinisch signifikante CMV-Infektion wurde definiert als CMV-Endorganerkrankung (bewiesen oder wahrscheinlich) oder Einleitung einer PET, basierend auf einer dokumentierten CMV-Virämie und dem klinischen Zustand des Patienten.
§ 95%-KIs und p-Wert für die Behandlungsunterschiede im prozentualen Ansprechen wurden unter Verwendung der Stratum-adjustierten Mantel-Haenszel-Methode berechnet, wobei die Differenz nach dem harmonischen Mittel der Stichprobengrösse pro Arm für jede Schicht gewichtet wurde (haploidentischer Spender ja oder nein). Zur Feststellung einer statistischen Signifikanz wurde ein einseitiger p-Wert ≤0,0249 verwendet.
Ansatz zum Umgang mit fehlenden Werten: Observed Failure (OF)-Ansatz. Beim OF-Ansatz wurde Versagen definiert als alle Probanden, die eine klinisch signifikante CMV-Infektion entwickelten oder die Studie vorzeitig mit CMV-Virämie von Woche 14 (~100 Tage) bis Woche 28 (~200 Tage) nach HSZT abbrachen.
N = Anzahl der Probanden in jeder Behandlungsgruppe.
n (%) = Anzahl (Prozent) der Probanden in jeder Unterkategorie.
|
Die Zeit bis zur klinisch signifikanten CMV-Infektion ist in Abbildung 2 gezeigt.
Abbildung 2: P040 Kaplan-Meier-Plot der Zeit bis zum Einsetzen einer klinisch signifikanten CMV-Infektion von Woche 14 bis Woche 48 nach Transplantation bei HSZT-Empfängern mit Risiko für späte CMV-Infektion und -Erkrankung (FAS-Population)
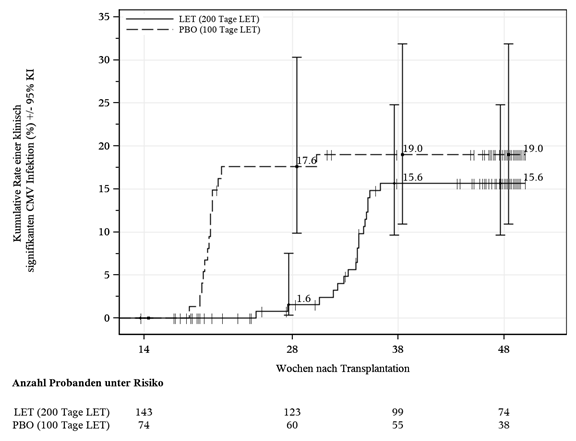
LET = Letermovir; PBO = Placebo
Mortalität
Die Gesamtmortalitätsrate im Letermovir- resp. Placebo-Arm war 2,1% resp. 1,4% in Woche 28 nach HSZT (nomineller einseitiger p-Wert=0,6244), und 8,3% resp. 8,1% in Woche 48 nach HSZT (nomineller einseitiger p-Wert=0,5264).
Erwachsene CMV-seronegative Empfänger eines Nierentransplantats von einem CMV-seropositiven Spender [D+/R-]
Um die Letermovir-Prophylaxe als präventive Strategie für CMV-Erkrankungen bei Nierentransplantatempfängern zu bewerten, wurde die Wirksamkeit von Letermovir in einer multizentrischen, doppelblinden, aktiv kontrollierten Phase-3-Nichtunterlegenheitsstudie (P002) bei erwachsenen Nierentransplantatempfängern mit hohem Risiko [D+/R-] bewertet. Die Probanden wurden randomisiert (1:1) und erhielten entweder Letermovir oder Valganciclovir. Letermovir wurde in einer Dosis von 480 mg einmal täglich verabreicht (angepasst auf 240 mg bei gleichzeitiger Anwendung mit Ciclosporin). Letermovir wurde gleichzeitig mit Aciclovir verabreicht. Valganciclovir wurde gleichzeitig mit einem Placebo zu Aciclovir verabreicht. Die Randomisierung wurde nach Anwendung oder Nichtanwendung einer stark zytolytischen Anti-Lymphozyten-Immuntherapie während der Induktion stratifiziert. Das Studienmedikament wurde zwischen Tag 0 und Tag 7 nach Nierentransplantation begonnen und bis Woche 28 (~200 Tage) nach Transplantation fortgesetzt. Das Studienmedikament wurde entweder oral oder i.v. verabreicht. Drei Probanden erhielten Letermovir i.v. für eine mittlere Dauer von 1,7 Tagen. Die Probanden wurden bis Woche 52 nach der Transplantation überwacht.
Von den 589 behandelten Probanden erhielten 292 Letermovir und 297 Valganciclovir. Das mediane Alter betrug 51 Jahre (Bereich: 18 bis 82 Jahre); 72% waren männlich; 84% Weiss; 2% Asiaten; 9% Schwarz; 17% Hispano- oder Lateinamerikaner; und 60% erhielten eine Niere von einem verstorbenen Spender. Die häufigsten primären Gründe für eine Transplantation waren angeborene zystische Nierenerkrankung (17%), Bluthochdruck (16%) und Diabetes/diabetische Nephropathie (14%).
CMV-Erkrankung
Der primäre Wirksamkeitsendpunkt von P002 war das Auftreten einer CMV-Erkrankung (definiert als CMV-Endorganerkrankung oder CMV-Syndrom, bestätigt von einem unabhängigen Beurteilungsausschuss) bis Woche 52 nach der Transplantation. Es wurde der Observed Failure (OF)-Ansatz verwendet, bei dem Probanden, die die Studie aus irgendeinem Grund vorzeitig abbrachen oder zu denen zu diesem Zeitpunkt Daten fehlten, nicht als Versagen galten.
Die Anzahl der Probanden, die aus der Studie vor Woche 52 ausschieden, betrug 32 (11%) in der Prevymis-Gruppe und 28 (9%) in der Valganciclovir-Gruppe. Die Anzahl der Probanden, bei denen in dem Besuchsfenster der Woche 52 kein Outcome vorlag, betrug 24 (8%) in der Prevymis-Gruppe und 25 (8%) in der Valganciclovir-Gruppe.
Die Wirksamkeitsergebnisse der Studie P002 sind in Tabelle 6 aufgeführt.
Tabelle 6: P002-Wirksamkeitsergebnisse bei Nierentransplantatempfängern (OF-Ansatz, FAS-Population)
|
Parameter
|
Letermovir
(N=289)
n (%)
|
Valganciclovir
(N=297)
n (%)
| |
CMV-Erkrankung† bis Woche 52
CMV-Syndrom‡
CMV-Endorganerkrankung
|
30 (10,4)
24 (8,3)
6 (2,1)
|
35 (11,8)
34 (11,4)
1 (0,3)
| |
Stratum-adjustierter Behandlungsunterschied (Letermovir-Valganciclovir) §
|
| |
Differenz (95% KI)
|
-1,4 (-6,5, 3,8) ¶
| |
†
Fälle von CMV-Erkrankungen, die von einem unabhängigen Bewertungsausschuss bestätigt wurden.
‡ Definiert als Nachweis von CMV im Blut durch Virusisolierung, Schnellkultur, Antigenämie oder Nukleinsäuretesten und zwei oder mehr der folgenden Symptome: 1) Fieber ≥38 °C für mindestens 2 Tage, 2) neues oder verstärktes Unwohlsein/Ermüdung, 3) Leukopenie oder Neutropenie bei zwei separaten Messungen im Abstand von min. 24 h, 4) ≥5% atypische Lymphozyten, 5) Thrombozytopenie, 6) ALT- oder AST-Erhöhung auf das Zweifache der oberen Normgrenze.
§ Die 95%-KIs für die Behandlungsunterschiede im prozentualen Ansprechen wurden unter Verwendung der Stratum-adjustierten Mantel-Haenszel-Methode berechnet, wobei die Differenz nach dem harmonischen Mittel der Stichprobengrösse pro Arm für jedes Stratum gewichtet wurde (Anwendung/Nichtanwendung einer stark zytolytischen Anti-Lymphozyten-Immuntherapie während Induktion).
¶ Basierend auf einer Nichtunterlegenheitsspanne von 10%.
Ansatz zum Umgang mit fehlenden Werten: Observed Failure (OF)-Ansatz.
N = Anzahl der Probanden in jeder Behandlungsgruppe.
n (%) = Anzahl (Prozent) der Probanden in jeder Unterkategorie.
|
Die Wirksamkeit war in allen Untergruppen vergleichbar, einschliesslich Geschlecht, Alter, Rasse, Region, und der Anwendung/Nichtanwendung einer stark zytolytischen Anti-Lymphozyten-Immuntherapie während der Induktion.
|


